Полное название:
Причины, патогенез, проявления и профилактика синдрома реконструкции иммунной системы у больных ВИЧ-инфекцией
Актуальность
Внедрение в клиническую практику с середины 90-х годов высокоактивной антиретровирусной терапии (ВААРТ) в виде комбинации 3 и более антиретровирусных препаратов (АРП) позволило в определенной мере контролировать течение ВИЧ-инфекции, что привело к снижению частоты оппортунистических инфекций, замедлению прогрессирования болезни в СПИД, уменьшению показателей заболеваемости и летальности у ВИЧ-инфицированных больных. Однако накопленный опыт динамического наблюдения за больными ВИЧ-инфекцией, получающими антиретровирусные препараты, позволил выявить и ряд негативных эффектов ВААРТ, к основным из которых относят: токсичность антиретровирусных препаратов, формирование резистентности ВИЧ к антиретровирусным препаратам, а также синдром реконструкции иммунной системы (СРИС) в результате эффективной ВААРТ. Первые сообщения в литературе о синдроме реконструкции иммунной системы как парадоксальной реакции на эффективную ВААРТ появились в середине 90-х годов, когда началось широкое использование режимов ВААРТ.
Для определения данного феномена были использованы следующие термины: «синдром иммунной перестройки», «воспалительный синдром иммунной перестройки», «болезнь иммунной перестройки», «парадоксальная реакция» и другие. Наиболее широко используется термин «воспалительный синдром иммунной перестройки (ISIR)», что подчеркивает ведущее значение воспалительных проявлений в манифестации данного синдрома. На наш взгляд, непротиворечивым и более понятным для специалистов нашего региона может быть применяемый в нашей клинике термин «синдром реконструкции иммунной системы».
Частота возникновения синдрома реконструкции иммунной системы, по данным литературы, варьируется от 17 до 32%, хотя некоторые авторы приводят данные по туберкулезу — до 45%. Можно предположить, что с учетом сложности диагностики синдрома реконструкции иммунной системы он часто проходит под другими диагнозами, и поэтому истинная частота остается неизвестной.
В клинической практике синдром реконструкции иммунной системы диагностируется через некоторое время от начала ВААРТ и проявляется обострением инфекционных или неинфекционных заболеваний, имевших субклиническое (стертое), не выраженное течение до начала терапии. Важной особенностью манифестации клинического синдрома как проявления синдрома реконструкции иммунной системы является то, что он всегда возникает на фоне иммунологической перестройки, связанной с позитивным влиянием ВААРТ, приводящей к увеличению уровня CD4+ лимфоцитов и значительному снижению титра вирусной нагрузки. В последних публикациях по синдрому реконструкции иммунной системы подчеркивается, что снижение вирусной нагрузки ВИЧ в крови является более информативным диагностическим критерием, чем возрастание уровня лимфоцитов CD4+.
Механизм возникновения синдрома реконструкции иммунной системы связывают с качественными и количественными изменениями пула CD4+ лимфоцитов сыворотки крови на фоне ВААРТ. Известно, что основным местом репликации ВИЧ на стадии хронической инфекции являются органы лимфоидной системы, прежде всего, периферические лимфоузлы, где в основном сосредоточены инфицированные ВИЧ-клетки и активированные клетки иммунной системы. Данный факт подтверждается развитием персистирующей генерализованной лимфоаденопатии уже в 1 клиническую стадию ВИЧ-инфекции практически у всех больных. Эффективная ВААРТ приводит к полному подавлению репликации ВИЧ прежде всего в лимфоузлах и к значительному снижению уровня вирусной нагрузки ВИЧ. В этой ситуации активированные лимфоциты и другие клетки иммунной системы начинают перераспределяться из лимфатических узлов в кровоток, что проявляется значительным увеличением уровня лимфоцитов CD4+ у некоторых больных уже в ранний период ВААРТ. Необходимо учитывать, что в первые недели после начала ВААРТ в крови стремительно возрастает популяция CD45R0 лимфоцитов СD4+ (клетки памяти), в то время как популяция CD45RA («наивные» клетки СD4+) увеличивается более медленно, в течение месяцев и лет терапии.
Таким образом, увеличение уровня СD4+ в ранний период ВААРТ связано не с абсолютным увеличением количества клеток, а с перераспределением их в организме больного и поступлением в кровоток клеток из периферических лимфатических узлов, где в основном сосредоточены активированные лимфоциты.
Поступление в кровоток больного огромного количества СD4+ лимфоцитов памяти создает предпосылки для запуска вторичного иммунного ответа на имеющиеся у больного различные инфекционные и неинфекционные антигены, что и проявляется манифестацией синдрома реконструкции иммунной системы у части больных. Важно отметить, что во многих клинических исследованиях начальный этап перераспределения СD4+ лимфоцитов наиболее проявляется у больных с выраженной стадией СПИД на момент начала ВААРТ.
К инфекционным антигенам, способным «запустить» синдром реконструкции иммунной системы, относят: микобактерии туберкулеза, атипичные микобактерии, возбудители цитомегаловирусной, герпетической, папилломавирусной, Эпштейна-Барр-вирусных инфекций, токсоплазма, HBV и HCV-инфекции, контагиозный моллюск, пневмоцисты и другие. Неинфекционные проявления синдрома реконструкции иммунной системы связывают с ревматоидным артритом, системной красной волчанкой, аутоиммунным тиреоидитом, интерстициальным лимфоидным пневмонитом, ассоциированными с ВИЧ-лимфомами, саркоидозом и другими.
К факторам риска развития синдрома реконструкции иммунной системы относят короткий интервал между терапией оппортунистических инфекций и началом ВААРТ, низкий исходный уровень абсолютного и относительного содержания СD4+, низкие показатели иммунорегуляторного индекса (СD4+/СD8+), быстрое увеличение уровня СD4+, быстрое снижение уровня вирусной нагрузки на фоне ВААРТ, молодой возраст, мужской пол, отсутствие ВААРТ в анамнезе.
Клинические проявления синдрома реконструкции иммунной системы разнообразны, что связывают с генетически детерминированной индивидуальной способностью реагировать на различные инфекционные и неинфекционные агенты. Данная особенность связана с носительством специфических HLA-аллелей, что объясняет различия в манифестации синдрома реконструкции иммунной системы у разных индивидуумов, имеющих одинаковую антигенную нагрузку и одинаковый иммунологический ответ на ВААРТ.
К общепринятым критериям диагностики синдрома реконструкции иммунной системы относят:
- инфицированность ВИЧ;
- ВААРТ;
- быстрый иммунологический и вирусологический ответ больного на ВААРТ;
- появление тяжелых клинических форм заболеваний со значительно выраженными воспалительными проявлениями.
Сроки возникновения синдрома реконструкции иммунной системы различаются от нескольких дней до 6 месяцев после начала ВААРТ. В большинстве случаев проявления синдрома реконструкции иммунной системы следует ожидать в течение первых 12 месяцев терапии.
Нам представлялось важным сравнить результаты собственных наблюдений с данными литературы для формирования четкого понимания механизма возможных изменений и разработки способов устранения нежелательных реакции со стороны иммунной системы больных ВИЧ-инфекцией, получающих антиретровирусные препараты.
Цель исследования: оценить особенности течения, диагностики и лечения синдрома реконструкции иммунной системы у ВИЧ-инфицированных больных, находящихся на ВААРТ.
Материалы и методы
Под наблюдением находились 34 больных ВИЧ-инфекцией, получавших ВААРТ и состоявших на постоянном клинико-лабораторном контроле. У 6 (17,8%) больных был диагностирован синдром реконструкции иммунной системы, что соответствует приводимым в литературе данным. Часть больных с манифестацией синдрома реконструкции иммунной системы не была включена в наблюдаемую группу, т. к. у них отсутствовали лабораторные исследования уровня СД4+ на фоне ухудшения общего состояния. Следовательно, можно предположить, что реальная частота синдрома реконструкции иммунной системы может быть выше приведенной в публикации. В группе было 2 женщины и 4 мужчин в возрасте от 38 до 45 лет. ВИЧ-инфекция у большинства больных до начала ВААРТ была на стадии СПИД (CD4+ менее 200) — 5 больных, из них стадия С3 — 4 больных, В3 — 1 больной, на стадии пре-СПИД (В2) — у 1 больной. Стадия выраженного СПИД CD4+ лимфоциты ниже 100 кл./мкл) была у 2 больных, от 100 до 200 кл./мкл — 3 больных, 308 кл./мкл — 1 больной. Были назначены следующие схемы ВААРТ: комбивир + эфавир — 4 больным; тимазид + замицид + вирасепт — 1 больному, зиаген + эпивир + эфавир — 1 больному.
Результаты
На момент назначения ВААРТ состояние больных расценивалось как стабильное среднетяжелое, у них отсутствовали признаки обострения оппортунистических инфекций, симптомы генерализации инфекционного процесса, психические и неврологические расстройства.
Манифестация синдрома реконструкции иммунной системы произошла в разные сроки после назначения ВААРТ: от первых 2 недель до 6 месяцев (табл. 1).
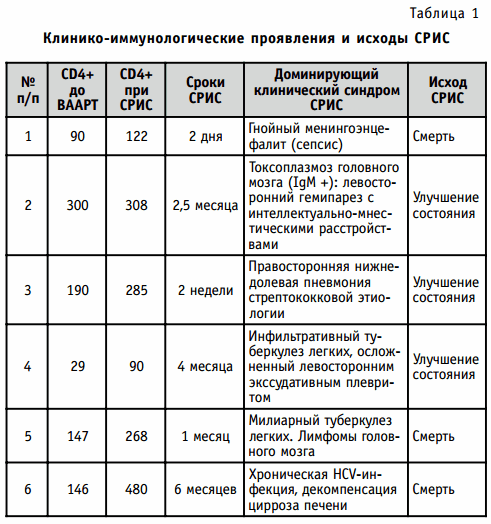
Как видно из табл. 1, у всех больных был зафиксирован позитивный иммунологический ответ на ВААРТ в виде повышения уровня лимфоцитов CD4+ на фоне терапии, что и было одним из важнейших лабораторных критериев синдрома реконструкции иммунной системы.
Несмотря на различия в клинических проявлениях синдрома реконструкции иммунной системы, общими признаками у всех больных были: острое начало, повышение температуры тела до фебрильных цифр, резкое ухудшение общего состояния на фоне терапии.
Все больные были условно разделены на 3 группы в зависимости от ведущего клинического проявления синдрома реконструкции иммунной системы:
1. поражение ЦНС с клиникой острого менингоэнцефалита — 3 больных:
- токсоплазменный менингоэнцефалит — 1;
- гнойный менингоэнцефалит как проявление бактериального сепсиса — 1;
- лимфома головного мозга — 1;
2. поражение органов дыхания — 3 больных:
- инфильтративный туберкулез легких с экссудативным плевритом — 1;
- пневмония стрептококковой этиологии — 1;
- миллиарный туберкулез легких — 1.
3. поражением печени с обострением хронического гепатита С — 1 больной.
У одного больного в 1 группе ухудшение состояния было связано с обострением туберкулезного поражения легких, а также прогрессированием множественных лимфом головного мозга.
При развитии синдрома реконструкции иммунной системы состояние больных значительно ухудшилось, что потребовало перевода в реанимационное отделение 5 из 6 больных. Полная отмена ВААРТ при развитии синдрома реконструкции иммунной системы была произведена у 3 больных; 5 больных получали этиотропную терапию инфекционного заболевания, доминирующего в клинике синдрома реконструкции иммунной системы; 5 больным в качестве патогенетической терапии назначались глюкокортикостероиды (ГКС).
Из 6 больных погибли 3 больных (50%). Сроки наступления летального исхода от начала ВААРТ составили: первые 2 недели — 2 больных, 6 месяцев — 1 больной.
В качестве иллюстрации приводим два собственных клинических наблюдения синдрома реконструкции иммунной системы.
Пример 1. Больной Б., 41 год. ВИЧ-инфекция диагностирована на поздней стадии при уровне CD4+ 29 кл./мкл. Была назначена ВААРТ по схеме Комбивир + Эфавир. Состояние больного при назначении ВААРТ было тяжелое стабильное. У больного имелась ПГЛ, волосистая лейкоплакия языка, ВИЧ-кахексия, периферическая полинейропатия, хронический бронхит вне обострения, хронический гепатит В. В течение первых 4 месяцев ВААРТ состояние больного постепенно улучшалось: отмечена прибавка массы тела, улучшение общего самочувствия. Уровень лимфоцитов СD4+ увеличился до 89 кл./мкл, что указывало на эффективность проводимой терапии. Больной соблюдал назначенную схему терапии, у больного отсутствовали факторы, отрицательно влияющие на состояние здоровья (употребление алкоголя, наркопрепаратов, плохое питание). Через 4 месяца ВААРТ, несмотря на иммунологический эффект терапии, состояние больного стало постепенно ухудшаться: начала повышаться температура тела до 39° С и выше, присоединился непродуктивный кашель, боли в грудной клетке, общая слабость, стала снижаться масса тела. Больной был госпитализирован для стационарного обследования и лечения. На рентгенограмме органов грудной клетки был выявлен правосторонний плеврит. Бактериологическое обследование на туберкулез мокроты и плевральной жидкости было отрицательным, в связи с чем проводилась массивная антибактериальная терапия препаратами различных групп, включая бисептол и меронем. Однако эффект от проводимой терапии отсутствовал, с помощью компьютерной томографии легких через 1 месяц лечения в стационаре выявлен инфильтративный туберкулез правого легкого, что послужило поводом к назначению длительной противотуберкулезной терапии. Больной продолжал получать ВААРТ на фоне противотуберкулезного лечения, уровень лимфоцитов СD4+ вырос до 270 кл./мкл, самочувствие значительно улучшилось.
Таким образом, данный пример иллюстрирует возникновение синдрома реконструкции иммунной системы на фоне ВААРТ. Факторами, спровоцировавшими возникновение синдрома реконструкции иммунной системы, в данном случае можно считать начало ВААРТ на поздней стадии ВИЧ-инфекции при очень низком уровне CD4+ лимфоцитов, наличие у больного латентной формы туберкулеза, не диагностированной и не пролеченной до начала ВААРТ.
Пример 2. У одной больной 26 лет с ко-инфекцией ВИЧ/HCV синдром реконструкции иммунной системы проявился декомпенсацией хронической HCV-инфекции через 6 месяцев после начала ВААРТ, что привело к формированию цирроза печени, портальной гипертензии с развитием массивного кровотечения из варикозных вен пищевода и к смерти. Данный случай квалифицирован как синдром реконструкции иммунной системы на фоне ВААРТ, так как у больной отмечен рост уровня СD4+ Т-лимфоцитов в результате ВААРТ с 146 до 480 кл./мкл, что явилось причиной обострения и прогрессии имевшейся у больной хронической HCV-инфекции. Данный факт подчеркивает сложность мониторинга HCV-инфекции у ВИЧ-инфицированных больных, необходимость детального обследования больных на активность патологического процесса в печени и решения вопроса о своевременной специфической терапии HCV-инфекции препаратами интерферонового ряда, что позволит предотвратить подобные осложнения. Актуальность данной проблемы подчеркивается тем, что до 80% ВИЧ-инфицированных больных имеют сопутствующую ко-инфекцию HCV.
Заключение
Учитывая продолжающийся рост новых случаев ВИЧ-инфекции, появление манифестных форм заболевания, требующих назначения ВААРТ, можно прогнозировать увеличение частоты синдрома реконструкции иммунной системы среди ВИЧ-инфицированных больных. Необходимо помнить, что развитие синдрома реконструкции иммунной системы наиболее вероятно в первые 12 месяцев ВААРТ. Для снижения риска синдрома реконструкции иммунной системы начинать ВААРТ необходимо до развития поздней стадии болезни и снижения уровня лимфоцитов СD4+ ниже 100 кл./мкл. Необходима тщательная диагностика и специфическое этиотропное лечение оппортунистических инфекций до начала ВААРТ. При развитии синдрома реконструкции иммунной системы необходимо подключение этиотропной терапии инфекции, являющейся проявлением синдрома реконструкции иммунной системы. Вопрос о временной отмене ВААРТ должен решаться индивидуально в каждом конкретном случае. В качестве патогенетической терапии при тяжелом течении синдрома реконструкции иммунной системы могут кратковременно использоваться глюкокортикостероиды.
Матиевская Н. В., Цыркунов В. М. Гродненский государственный медицинский университет.
Журнал «Медицинская панорама» № 1, январь 2009.
