Выводы
- Пациенты, получавшие рисполепт, достоверно чаще посещали диспансер (р < 0,001); затраты, связанные с амбулаторными посещениями, также были достоверно выше в этой группе (р < 0,05).
- Пациентам основной группы в течение года назначалось значительно меньше психотропных препаратов и корректоров (р < 0,05). Стоимость психофармакотерапии на амбулаторном этапе в основной группе была значительно выше, чем в контрольной (р < 10−17).
- Прямые расходы на амбулатором этапе были значительно выше в группе, получавшей рисполепт, чем при лечении традиционными антипсихотиками (p < 5 x l0−16).
- Частота и длительность госпитализаций, а также их стоимость без учета медикаментов были меньше в основной группе, однако ни по одному из этих параметров различия не достигли статистической значимости (р > 0,05).
- В основной группе пациенты получали меньше психотропных препаратов, чем в контроле (р > 0,05, различие недостоверно), однако сумма, затраченная на психофармакотерапию, в группе рисполепта была значительно больше (р < 0,05).
- Прямые затраты на стационарном этапе лечения в группах существенно не различались (р > 0,05).
- Косвенные затраты, связанные с временной и стойкой утратой трудоспособности, в основной и контрольной группах существенно не различались (р > 0,05).
- Общие затраты на одного пациента в течение 2003 г. были выше в группе, получавшей рисполепт, чем при лечении типичными нейролептиками (р < 0,005).
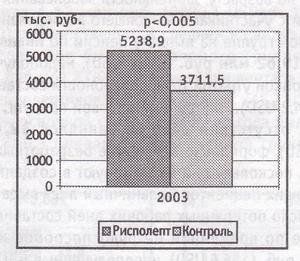
Рис. 6. Общие затраты на 1 пациента в 2003 г.
По данным нашего исследования, затраты на одного пациента, страдающего шизофренией, в г.Минске составили 1821,2-2570,6 USD, эти показатели близки к цифрам, которые приводятся И. Я. Гуровичем и соавт. для Москвы (1 850 USD). Косвенные затраты в несколько раз превышали расходы, связанные с лечением (в 7 раз в контрольной группе и в 1,5 раза в основной), что также согласуется с данными литературы.
В нашем исследовании рисполепт был экономически менее эффективен, что отличается от большинства сообщений. С одной стороны, это может быть объяснено ценовыми различиями в системах здравоохранения РБ и других стран. Так, в Беларуси стоимость госпитализации во много раз ниже, чем в Западной Европе. В США один день госпитализации в психиатрический стационар стоит около 600 USD, в Германии - 150-200 USD, в РКПБ - приблизительно 7,5 USD (15 415 руб.). Поэтому сокращение количества дней, проведенных пациентами в стационаре, не приводит к столь существенной экономии средств. Кроме того, в нашей стране очень низкая стоимость психотропных препаратов, которые в подавляющем большинстве являются не оригинальными препаратами фирмы-производителя, атак называемыми дженериками. В таких условиях даже весьма эффективный, но дорогостоящий препарат, может быть «невыгодным» для системы здравоохранения с экономической точки зрения.
С другой стороны, наше исследование имело ряд ограничений и методологических недочетов, что также могло отразиться на результатах. В частности, оно было ретроспективным, что исключает возможность рандомизации и, следовательно, равное распределение пациентов по группам. Кроме того, ретроспективные исследования обладают низкой внутренней валидностью, т. е. полученные результаты могут быть следствием воздействия случайных факторов, а не проводимого лечения.
Группы значительно различались по полу, что было связано со сложностями набора пациентов в контрольную группу и особенностями выбора препаратов. Рисполепт назначают чаще всего больным с достаточно высокой мотивацией к лечению и более благополучным в клиническом и социальном плане. При наборе контрольной группы оказалось, что большое число пациентов, соответствующих критериям возраста, длительности заболевания и частоты предыдущих госпитализаций, не принимало регулярно поддерживающих средств. Преобладание женщин в контрольной группе связано с тем, что им гораздо чаще по сравнению с мужчинами назначалось поддерживающее лечение.
Группы различались и по числу пациентов со стойкой утратой трудоспособности. Сопоставимость по наличию или отсутствию инвалидности не являлась критерием включения, поскольку это сделало бы набор контрольной группы крайне сложным. Кроме того, в основную группу входило несколько студентов, которые при оценке косвенных затрат приравнивались к безработным (в связи с отсутствием вклада в экономику), однако это никак не связано с заболеванием или лечением. Учитывая указанные исходные различия в исследуемых группах, к полученным результатам в отношении социальных расходов следует относиться осторожно.
Еще один недостаток ретроспективных исследований заключается в невозможности регулировать лечение. Серьезным ограничением нашего исследования является нерациональная психофармакотерапия в подавляющем большинстве случаев, особенно на стационарном этапе. Практически все пациенты, особенно в контрольной группе, получали комбинации как минимум из 2-х нейролептиков либо назначенные антипсихотические препараты часто менялись, в некоторых случаях применялось по 6-7 нейролептиков за госпитализацию. Особенно часто в эти комбинации входил азалептин (клозапин), который на амбулаторном этапе лечения получали 22 человека из обеих групп, и 15 из 27 госпитализированных принимали его в стационаре. Во всех случаях препарат назначался в дозе 25-50 мг на ночь, вероятно, в качестве снотворного, что вряд ли можно считать хорошей практикой. Азалептин является достаточно сильным антипсихотическим препаратом, основное показание для его назначения - лечение резистентных форм, кроме того, он обладает рядом серьезных побочных эффектов (агранулоцитоз, рост массы тела, гиперлипидемия, сахарный диабет, в последние годы появились сообщения о случаях миокардита и кардиомиопатии, связанных с применением клозапина), поэтому его назначение должно быть обоснованным. Встречались также сочетания рисполепта с типичными нейролептиками, чаще на стационарном этапе. Амбулаторно 31 пациенту из двух групп назначались транквилизаторы и снотворные, причем многие принимали эти препараты в течение всего года. В стационаре транквилизаторы и снотворные получали 17 человек из 27, как правило, в течение всей госпитализации. Обоснованность подобных назначений сомнительна. В целом паттерны психофармакотерапии были сходны с описанными в фармакоэпидемиологическом исследовании, проведенном в Москве.
Подобные ошибки могут вести к снижению эффективности лечения, увеличению частоты обострений, длительности госпитализаций, ухудшению качества жизни. В таких условиях сложно оценить клиническую эффективность препаратов, которая, возможно, могла бы быть выше при рациональной психофармакотерапии. В нашем исследовании в основной группе сочетания с психотропными средствами (в т. ч. с другими нейролептиками) встречались намного реже, возможно, это обусловлено большей эффективностью препарата. Значительно более редкое назначение циклодола в основной группе говорит о меньшей частоте экстрапирамидных симптомов.
Относительно небольшой срок наблюдения может быть недостаточным для оценки долгосрочных результатов лечения, особенно касающихся частоты обострений, а также трудоспособности и связанных с этим косвенных затрат. Следует отметить, что при оценке только прямых расходов лечение рисполептом оказалось дороже в 10-11 раз, а с учетом косвенных затрат уже всего в 1,5 раза, поэтому не исключено, что при большей длительности наблюдения это соотношение может измениться в пользу рисполепта. Стоит также отметить, что среди работающих пациентов затраты, связанные с временной нетрудоспособностью, были в несколько раз выше в контрольной группе, чем в основной (3,7 млн руб. и 689,5 тыс. руб.).
Учитывая вышеизложенное, понятно, что результаты, полученные в нашем исследовании, не дают окончательного ответа на вопрос об экономической эффективности антипсихотических препаратов. Необходимы дальнейшие исследования, которые должны быть рандомизированными и проспективными, с длительным периодом наблюдения, с лечением пациентов в соответствии с принятыми стандартами.
Однако в любом случае вряд ли можно при лечении и организации помощи пациентам ориентироваться исключительно на эффективность затрат. Рисполепт, как и другие атипичные антипсихотики, очевидно более эффективен в отношении снижения частоты обострений, реже вызывает побочное действие, не нарушает когнитивные функции, помогает пациентам сохранить высокое качество жизни, поэтому с клинической точки зрения их назначение является обоснованным несмотря на высокую стоимость.
=================
Вы читаете тему:
Фармакоэкономический анализ эффективности применения рисперидона (рисполепта) и традиционных нейролептиков для лечения шизофрении
1. Экономические затраты на лечение шизофрении.
2. Материалы и методы исследования затрат на лечение шизофрении.
3. Прямые и косвенные затраты на амбулаторном и стационарном этапе.
4. Выводы фармакоэкономического анализа.
Хмельницкая Е. А., Болбат Н. С., Буйская Н. И. БГМУ, Минский городской психоневрологический диспансер.
Опубликовано: "Медицинская панорама" № 11, декабрь 2004.
