Введение
В последние десятилетия в здравоохранении на первый план выступили проблемы, связанные с распространением хронических неинфекционных заболеваний — болезней сердца, злокачественных новообразований, заболеваний суставов, сахарного диабета, заболеваний желудочно-кишечного тракта, хронических дерматозов. Это связано с высоким уровнем заболеваемости, частотой рецидивирования этих заболеваний, а также продолжительностью временной нетрудоспособности. Одним из часто встречаемых дерматозов является экзема, которая составляет от 15 до 40%. Актуальность изучения экземы обусловлена тем, что ее этиология и патогенез исследованы недостаточно.
Экзема возникает в результате комплексного взаимодействия этиологических и патогенетических факторов. К этиологическим факторам можно отнести как экзогенные, так и эндогенные. Согласно представлениям о патогенезе экземы, существуют различные теории ее возникновения: неврогенная, эндокринная, микробная, аллергическая, наследственная, иммунная и др. Ученые связывают возникновение экземы с преобладающими нарушениями в той или иной системе организма. В последние годы одним из главных направлений изучения патогенеза кожных болезней стало исследование психо-нейроиммунных взаимодействий.
При заболеваниях кожи изменяется функциональная активность и обмен самых разных веществ, причем не только в центральной нервной системе, но и в периферических органах и тканях.
Кожа может принимать активное участие в реакции организма на стресс. Еще Г. Селье в своем учении подчеркивал роль готовности организма к внешним воздействиям. Причем он отмечал, что организм способен реагировать не только на реальные воздействия, но и на угрозу воздействия. Это крайне важно учитывать при оценке патогенеза хронических дерматозов. По многочисленным наблюдениям, боязнь и ожидание обострения заболевания являются одними из главных факторов, которые могут его спровоцировать. Состояние тревоги связано с патологической инертностью тех или иных функциональных образований в центральной нервной системе, а также с изменением активности ряда веществ — нейромедиаторов.
К нейромедиаторам относятся катехоламины: адреналин, норадреналин, дофамин. Они являются производными пирокатехина, активно участвующими в физиологических и биохимических процессах в организме человека. Катехоламины отражают и определяют состояние симпатического отдела вегетативной нервной системы, играют важную роль в нейрогуморальной регуляции и нервной трофике, участвуют в обмене веществ и приспособительных реакциях организма, обеспечивая постоянство внутренней среды и физиологических функций (гомеостаз). Обусловленные ими эффекты — это результат их взаимодействия с так называемыми адренорецепторами. α-адренорецепторы связаны преимущественно с возбуждающей функцией; β-адренорецепторы — с угнетением гладких мышц, учащением и усилением сердечных сокращений. Катехоламины присутствуют в крови, органах, тканях и моче. При физическом и психическом напряжении, некоторых заболеваниях содержание катехоламинов в крови и моче резко возрастает.
Кожу иннервируют немиелинизированные и миелинизированные нервные волокна из дорзальных корешковых ганглиев. Оба типа волокон отвечают на ряд стимулов, таких как физические, химические, биологические, и приводят к изменению активности нейромедиаторов. В дополнение к экзогенным факторам на высвобождение нейромедиаторов могут влиять эндогенные факторы, такие как изменение pH внутренней среды, гормоны, цитокины, протеиназы, кинины и, возможно, другие факторы, высвобождающиеся различными клетками, вовлеченными в воспалительный процесс.
Биосинтез катехоламинов протекает преимущественно в головном мозге, в окончаниях симпатических ганглиев и в хромаффинной ткани, включая мозговой слой надпочечников, в органах Цуккеркандля и эктопически в ткани, образовавшейся в эмбриогенезе из клеток зародышевого гребня. Последние данные свидетельствуют, что классические нейромедиаторы могут также продуцироваться клетками кожи. Это позволяет считать ее органом, влияющим на нейроэндокринную регуляцию функций организма. В коже нейромедиаторы могут синтезироваться кератиноцитами, меланоцитами, лимфоцитами.
Взаимодействие между периферической нервной системой и иммунной системой осуществляется посредством различных типов кожных нервных волокон, которые высвобождают нейромедиаторы и активируют специфические рецепторы клеток-мишеней в коже, таких как кератиноциты, мастоциты, клетки Лангерганса, фибробласты и др. Адренергические рецепторы найдены почти во всех периферических тканях и во многих популяциях нейронов в центральной нервной системе. Из адренорецепторов на эпидермальных кератиноцитах и эпителиоцитах эккринных желез расположены преимущественно β2-рецепторы, выявлены также α1-рецепторы. α- и β-адренорецепторы присутствуют в кровеносных сосудах кожи. β-адренорецепторы присутствуют также на адипоцитах. Доказано присутствие рецепторов к норадреналину на иммунных клетках, что обеспечивает тесное взаимодействие нервной и иммунной системы. Различные физиологические и патофизиологические процессы происходят под влиянием взаимодействия нейромедиаторов и рецепторов клеток-мишеней. Так данное взаимодействие влияет на клеточное развитие, рост, дифференцировку и т. д. Стимулировать пролиферацию и дифференцировку кератиноцитов могут такие вещества как норадреналин, ацетилхолин, серотонин, вещество Р и др. Большинство из этих веществ способны воздействовать на иммунные функции кожи.
По современным представлениям, особую роль в развитии кожных заболеваний играет вегетативная нервная система. Кроме того, вегетативная нервная система тесно взаимодействует с иммунной. Она регулирует циркуляцию и пролиферацию лимфоцитов, а также выработку ими цитокинов и других биологически активных веществ посредством взаимодействия норадреналина с рецепторами на иммунных клетках. Эндогенные катехоламины способны ингибировать продукцию провоспалительных цитокинов и стимулировать выработку противовоспалительных цитокинов, подавлять Th1-ответ и клеточный иммунитет, вызывать переключение на Th2-ответ и стимулировать гуморальный иммунитет. Катехоламины опосредованно через β-адренорецепторы способны ингибировать продукцию главного провоспалительного цитокина — ИЛ-12. Провоспалительный эффект в коже может вызывать норадреналин путем активации α-адренорецепторов.
Катехоламины реализуют энергетический потенциал организма. Если энергетические резервы организма истощены, то выброс катехоламинов приводит к еще большему истощению и даже к гибели.
Путь биосинтеза катехоламинов был открыт Г. Блашко в 1939 г. и в настоящее время хорошо изучен. Их синтез начинается с тирозина, поступающего в организм с пищей или через парагидроксилирование фенилаланина. Реакция окисления тирозина в L-дигидроксифенилаланин (L-ДОФА) осуществляется тирозин-3-гидроксилазой. Эта реакция требует присутствия молекулярного кислорода и тетрагидробиоптерина. Следующим этапом является декарбоксилирование L-ДОФА с образованием дофамина. Протекает эта реакция под действием ДОФА-декарбоксилазы, требующей в качестве кофактора пиридоксаль-5-фосфат. Как только образуется дофамин, он активно переносится АТФ-зависимым механизмом в гранулы везикул, в которых имеется фермент — дофамин-β-гидроксилаза, содержащий медь, аскорбиновую кислоту и молекулярный кислород. Образование норадреналина при этом осуществляется присоединением гидроксильной группы к β-углеродному атому боковой цепи дофамина. Последней реакцией является N-метилирование норадреналина с образованием адреналина. Эта реакция катализируется фенилэтаноламин-N-метилтрансферазой. В качестве донора метильных групп фермент использует S-аденозилметионин, для его действия также необходимы кислород и ионы магния. Активация этого фермента осуществляется высокими концентрациями глюкокортикоидов.
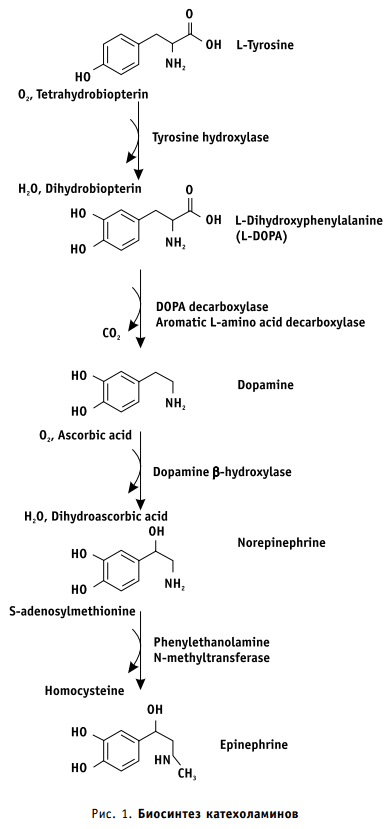
Наиболее полно катехоламины изучены при заболеваниях нервной системы и психических расстройствах, сердечно-сосудистой патологии и некоторых других заболеваниях. В дерматологии изучение катехоламинов велось при таких дерматозах как нейродермит, крапивница, витилиго, экзема и псориаз.
Цель данной работы — изучение уровней биогенных аминов (ДОФА, дофамина, адреналина) в сыворотке крови больных экземой.
Материалы и методы
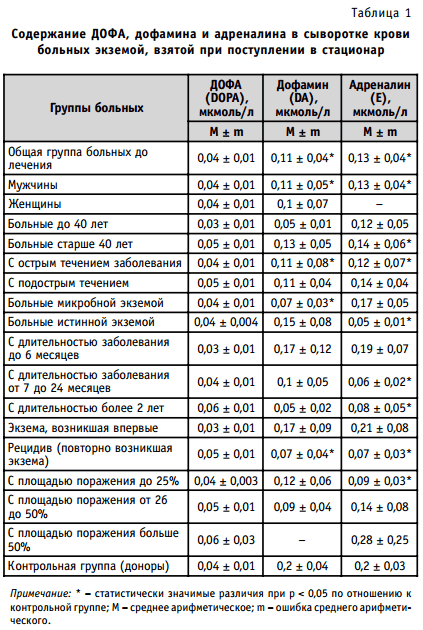
Нами было обследовано 45 больных, находившихся на стационарном лечении в Гродненском областном и Минском городском клинических кожно-венерологических диспансерах, с установленным диагнозом «экзема». Диагноз устанавливался на основании проведенного обследования, которое включало сбор жалоб, анамнеза жизни и анамнеза заболевания, обследования органов и систем, осмотра локального статуса. В исследуемую группу вошли пациенты от 15 до 70 лет. Средний возраст составил 46,4 ± 14,2 лет. В данной группе преобладали мужчины. Мужчин было 38 (86,4%), женщин — 6 (13,6%). Из них 29 пациентам был установлен диагноз «микробная экзема», а 15 — «истинная экзема». Для оценки тяжести течения применялся индекс SCORAD. Кроме вышеописанных методов обследования больных применялись также общелабораторные методы (общий и биохимический анализы крови, общий анализ мочи). Определение биогенных аминов проводилось в сыворотке крови при помощи ион-парной высокоэффективной жидкостной хроматографии на хроматографической системе «Agilent 1100» с флюоресцентной детекцией. Забор крови осуществлялся при поступлении больных в стационар. В контрольную группу вошли 34 здоровых донора. Для обработки данных использовался пакет статистического анализа «Statistica 6.0». Для выявления статистически значимых различий использовался критерий Манна-Уитни для сравнения двух независимых групп. Полученные данные отражены в табл. 1.
Результаты и их обсуждение
При анализе полученных данных установлено, что снижение содержания адреналина и дофамина достоверно в общей группе больных экземой. При детальном подходе к анализу результатов и делении общей группы на подгруппы, также отмечается достоверное снижение содержания адреналина в сыворотке крови больных экземой мужчин, в возрастной группе больных старше 40 лет, при остром течении заболевания, у больных истинной экземой, в группе с давностью заболевания от 7 до 24 месяцев и более 2 лет, при рецидивирующем течении заболевания и поражении меньше 25% поверхности кожи. Возможно, снижение уровня адреналина в крови обусловлено усиленным потреблением его в воспаленной коже. Достоверно снижен и уровень дофамина в группе мужчин, при остром течении заболевания, в группе больных микробной экземой и при рецидивах экземы. Достоверных изменений содержания ДОФА в крови в различных группах больных экземой не отмечено. Снижение содержания биогенных аминов при нормальном содержании ДОФА может быть также результатом снижения активности фермента ДОФА-декарбоксилазы.
Выводы
- Установлено достоверное снижение содержания адреналина и дофамина в общей группе больных экземой, а также при делении на подгруппы: у мужчин, при остром течении заболевания, при рецидивировании заболевания. Снижение только дофамина отмечено у больных микробной экземой, только адреналина — у больных истинной экземой, в возрастной группе больных до 40 лет, при длительности заболевания более 6 месяцев и площади поражения менее 25%.
- Снижение содержания биогенных аминов может быть результатом накопления их в воспаленной коже при экземе или снижении активности фермента ДОФА-декарбоксилазы.
Новоселецкая А. И. Белорусская медицинская академия последипломного образования.
Журнал «Медицинская панорама» № 1, январь 2009.
