Лечение инфекций тазовых органов представляет серьезную проблему, так как воспалительные заболевания гениталий у женщин имеют полимикробную этиологию с преобладанием возбудителей, передаваемых половым путем: Neisseria gonorrhoeae (25-50%; грамотрицательный аэроб — (-) А), Chlamydia trachomatis (25-30%; (-) А), Trichomonas vaginalis. C. trachomatis все чаще высевается от больных с сальпингитом, и, согласно данным некоторых исследований, частота инфекций, вызываемых этим внутриклеточным микроорганизмом, достигает 40%. В 65% случаев из верхних отделов полового тракта высевается различная грамотрицательная и анаэробная флора.
По данным В. И. Кулакова и Е. М. Вихляевой (1995), в этиологии заболеваний репродуктивной системы женщины существенная роль принадлежит комбинации 2-6 возбудителей, нередко при ведущей роли неспорообразующих облигатно-анаэробных бактерий. Таким образом, возбудителями инфекций тазовых органов могут быть ассоциации аэробных и анаэробных микроорганизмов, являющихся частью влагалищной микрофлоры (25-60%):
- Bacteroides spp. (-)Ан,
- Clostridium perfringens (+)Ан,
- Peptostreptococcus spp. (+)Ан,
- G. vaginalis (-) А,
- Streptococcus spp. (+)А,
- бактерии группы Enterobacteriaceae (-)А,
- Mobiluncus,
- Fusobacterium spp. (-)Ан и т. д.
Не очень часто обнаруживают при инфекциях тазовых органов Streptococcus группы A, но эти микроорганизмы могут быть причиной очень тяжелых осложнений. Streptococcus группы В - самые частые возбудители, которые высеваются от пациенток акушерских отделений.
Некоторые эксперты считают, что возбудителями воспалительных заболеваний гениталий могут быть Mycoplasma hominis и Ureaplasma urealyticum. В рассматриваемой ситуации эти микроорганизмы скорее комменсалы, чем патогены, и если и играют какую-то роль в развитии инфекций малого таза, то нечасто. Другие возбудители: E. coli, Haemophilus spp., Pneumococcus, Campylobacter foetus, Staphylococcus - также способны при определенных условиях и чаще в комбинации с другими агентами стать причиной воспалительных процессов гениталий у женщин. Однако у 1/3 пациенток из цервикального канала не удается выделить никаких микроорганизмов. Следует также помнить, что микрофлора цервикального канала в большинстве случаев не соответствует вегетирующей в верхних отделах - матке и трубах.
Микст-инфекция является серьезной проблемой, ибо в этом случае увеличивается патогенность каждого из возбудителей. Тем не менее предполагается, что в начале патологического процесса лишь один инфекционный агент инициирует воспалительный процесс, изменяет функционирование локальных иммунных механизмов, подготавливая тем самым благоприятную почву для дальнейшего инфицирования другими микроорганизмами. Судя по всему, наиболее часто такими «инициаторами» выступают гонококки, хламидии и трихомонады.
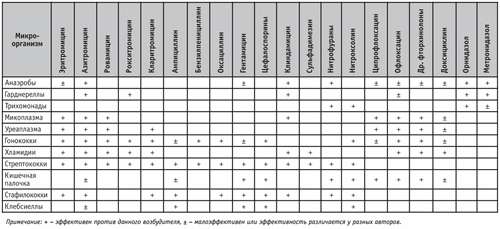
Исходя из этого, в подавляющем большинстве случаев лечение должно начинаться эмпирически, поскольку время, потраченное на этиологическую верификацию, может существенно ухудшить результат. Схемы лечения должны обеспечивать элиминацию широкого спектра возможных возбудителей: гонококков, хламидий, анаэробов, грамположительных кокков, энтеробактерий. Выбор схемы «первого дня» (до получения результатов бактериологического обследования) осуществляется на основании известных вариантов доминирования микроорганизмов и их чувствительности к антибиотикам (табл. 6), тяжести состояния и иммунного статуса больного, фармакокинетики препарата, возможных побочных эффектов и его стоимости.
Таблица 6.
Активность антибактериальных препаратов в отношении возбудителей инфекций гениталий у женщин
В опубликованных отечественных (СНГ) и зарубежных рекомендациях содержатся схемы как стационарной, так и амбулаторной терапии, хотя большинство женщин получают лечение в амбулаторных условиях. Лечение в стационаре высокими дозами антибактериальных средств и использование физиотерапевтических методов дает лучшие результаты, чем лечение в амбулаторных условиях, но значительно дороже. Согласно рекомендациям (Центр по борьбе с болезнями и их профилактике США, Научный Центр акушерства, гинекологи и перинатологии РАМН), госпитализация необходима, когда:
- диагноз не установлен или сомнителен,
- температура тела выше 38° С,
- наличие внутриматочного контрацептива (в этом случае лечение начинают с его удаления),
- имеется непереносимость оральных препаратов,
- нельзя исключить острую хирургическую патологию,
- имеет место образование воспалительного образования (конгломерата), абсцедирование,
- пациентка беременна,
- больная находится в подростковом возрасте,
- проводимое амбулаторное лечение в течение 48 ч оказалось безуспешным,
- пациентка не может соблюдать режим,
- нет возможности организовать наблюдение за больной в течение первых трех суток.
Принципы успешной химиотерапии:
- правильно подобранная доза,
- правильный интервал введения,
- определение чувствительности микроорганизмов к антибиотикам,
- оптимальный способ введения для максимального эффекта,
- достаточная концентрация в пораженных органах,
- своевременное начало,
- достаточная продолжительность лечения.
Однако даже при тяжелой инфекции назначение трех антибиотиков не всегда оправдано, поскольку часто приводит к их антагонизму. Поэтому лучше ограничиться двумя, а при возможности следует отдать предпочтение монотерапии.
Показания для комбинированной терапии:
- полимикробная этиология,
- распространенный перитонит любой этиологии,
- тяжелое состояние пациента (сепсис и септический шок),
- наличие иммунодефицита,
- выделение резистентных возбудителей,
- синегнойная инфекция,
- возникновение вторичных очагов инфекции, связанных с нозокомиальным инфицированием.
Следует исходить из аксиомы «Если антибиотик не показан - он противопоказан». Антибиотики в профилактических целях должны использоваться в исключительных случаях. Далее мы приводим схемы и подходы к терапии некоторых нозологических форм и часто встречающихся заболеваний, передаваемых половым путем. Схемы далее приведены в соответствии с рекомендациями Центра по контролю и профилактике заболеваний США (Centers for Disease Control and Prevention - CDC) и Российским национальным формуляром с учетом самых последних работ отечественных и зарубежных ученых.
_________________
Вы читаете тему: Антибиотикотерапия в акушерстве и гинекологии (Шостак В. А., Малевич Ю. К., Колгушкина Т. Н., Корсак Е. Н. 5-я клиническая больница г. Минска, РНПЦ «Мать и дитя». "Медицинская панорама" № 4, апрель 2006)
- Классификация антибиотиков, применяемых в акушерстве и гинекологии.
- Устойчивость микроорганизмов к антибиотикам.
- Бета-лактамные антибиотики. Классификация пенициллинов и цефалоспоринов.
- Тетрациклины и аминогликозиды.
- Макролиды и линкозамины.
- Фторхинолоны и производные нитроимидазола.
- Особенности лечения инфекций тазовых органов и его принципы.
- Антибиотики при бактериальном вагинозе и кандидозном вульвовагините.
- Антибиотики при трихомониазе и гонорее.
- Антибиотики при урогенитальном хламидиозе, мико- и уреаплазмозе.
- Антибиотики при воспалительных заболеваниях органов малого таза.
- Антибиотики при вторичном пельвиоперитоните и послеродовом эндометрите.
- Антибиотики при абдоминальном сепсисе и послеоперационном перитоните.
- Особенности антибактериальной терапии при беременности.
- Перспективы антибактериальной терапии урогенитальных инфекций у женщин.